産科婦人科
外来診療

新たなる誕生に立ち会える私ども周産母子センタースタッフは、その感動を忘れることはありません。妊娠、分娩はヒトの本質であり、新たなる生命と自然の流れの中で出会えるのが一番と考えています。施設の特徴としてハイリスク妊娠、分娩が非常に多く、そういった患者さんの経過を注意深く見守りながら、緊急時には一人一人の状況に応じて迅速かつ適切な対応が出来るように我々周産期専門医を中心に小児科、麻酔科など各科と緊密なコミュニケーションを持ちながら日々診療に当たっています。
様々な合併症を持った妊婦さんの妊娠、分娩管理は、それぞれの疾患の専門医と協力して管理しており、特に最近急増している糖尿病を合併している妊婦さんのスクリーニングや管理に力を入れています。また妊娠高血圧症候群の発症予知や早期診断、治療にも取り組んでいます。
超音波断層法やMRI検査などを用いた出生前診断や絨毛、羊水、臍帯血を用いた遺伝子、染色体検査を積極的に行っており、出生後の治療を行う小児科、心臓血管外科、脳神経外科、整形外科など各科と緊密な連携を保っています。特に胎児心奇形の出生前診断から出生後の管理、必要な場合は手術へとNICU、小児循環器専門医、心臓血管外科がチームを組んで取り組んでおり、その症例数や成績は全国有数のものです。
流早産の原因となる可能性のある子宮筋腫は、たとえ妊娠中でも可能であれば積極的に摘出しています。手術後の流早産は非常に少なく好成績です。また麻酔科医の立ち会いのもと硬膜外麻酔を用いた無痛分娩も合併症などで医学的適応のある患者さんには積極的に行っており、また医学適応がなくても希望される患者さんには自費ですが対応しております。
私どもは、より良い妊娠生活や分娩を迎えられるように、医療担当者と患者さんが直接お話をさせていただく機会をなるべく多く持つように心掛けています。
スタッフ一同、皆さんが快適に妊娠中の生活を過ごされ、健やかなお子さまと出会えることを願ってお待ちしております。
入院診療
産科部門

周産母子センターには、産科病床22床と新生児集中治療室(NICU)6床、新生児病床12床が配置されており、産科と小児科が中心となって症例によっては心臓血管外科、脳神経外科、新生児外科、麻酔科など関連する各科が協力して地域の周産期医療を担っています。
産科病床ではハイリスク妊娠、分娩、緊急母体搬送が多く、産科専門医を始め専攻医、研修医がチームを組んで担当症例の診療にあたっています。NICUでは小児科医と新生児医療のトレーニングを積んだ産科医が協力しながら、胎児から新生児へと一貫した高度な治療を行っています。また周産母子センター内に24時間体制で常に産婦人科医と新生児科医が勤務しており、またあらゆる緊急時に備えてバックアップ、応援体制を整えています。
更に毎週月曜日には産科カンファレンス、毎週木曜日には、産科・NICUカンファレンスと産科・NICU合同カンファレンスが行われており、産科、NICU各部門の診療方針の相談、決定や両部門間の情報交換がスムーズに行われています。また必要に応じて専門家の意見を聞きながら患者さんそれぞれに対する治療方針、選択肢を決定し、十分な時間をとって説明の上、同意を得て最終的な治療方針を決定しています。
NICU部門

出生体重1000g未満の超低出生体重児から成熟児まで年間200~250名の児の診療にあたっています。そのうち約20~25%が出生体重2500g未満の児です。
先天性心疾患の児は母体紹介例が多く、当院で出生した児に対し、小児循環器医や心臓血管外科医と連携し手術までの全身管理を行っています。胎児超音波検査の技術の進歩により胎児期に先天性心疾患が疑われる症例が増えており、当科へも母体紹介していただく症例は年々増加しています。先天性心疾患の中には生後早期に治療が必要な場合があり、新生児搬送よりも母体搬送していただき治療可能な施設で出産していただくことでベストな対応を行っています。
また、消化管閉鎖、臍帯ヘルニアなどの外科疾患や水頭症や二分脊椎などの脳外科疾患の児の術前、術後管理を行っています。その他、未熟児網膜症の早期発見、治療のために入院中から定期的に眼科受診を行います。
退院後は小児科外来、小児神経科外来などで引き続き発育・発達をフォローしていきます。
リハビリや言語療法なども充実しており、しっかりと赤ちゃんの今後の成長をサポートさせていただきます。
糖尿病センター産科部門として
2010年7月に妊娠糖尿病の診断基準が改訂されました。
これは、血糖値と合併症との関係を検討した世界的な研究に基づいて制定されました。
従来の基準では、妊娠糖尿病とは「妊娠中に初めて発症もしくは発見される耐糖能低下」と定義されていました。このため、妊娠前から糖尿病や境界型耐糖能異常があり妊娠中に初めて発見されたもの,妊娠中に糖尿病や境界型耐糖能異常を発症したものなど、あらゆる程度の耐糖能異常が含まれていました。
新基準では、妊娠糖尿病とは「妊娠中にはじめて発見または発症した糖尿病に至っていない糖代謝異常であり、あきらかな糖尿病は含めない」と定義されています。また、明らかな糖尿病を伴った妊娠は、糖尿病合併妊娠とされています。
妊娠中に高血糖が持続すると、胎児奇形、子宮内胎児死亡、巨大児、肩甲難産、新生児呼吸窮迫症候群など、様々な合併症が起こってきます。妊娠中の血糖管理は非常に重要なものであると考えられます。
新基準では診断基準の引き下げが行われました。このため、今までは妊娠糖尿病と診断されなかった妊婦さんも、妊娠糖尿病と診断される可能性があります。このように、新基準は軽い高血糖の妊婦にも治療を促すことを目的に作製されました。これにより、従来は全妊娠の約3%といわれていた妊娠糖尿病は、約4倍に増加するといわれています。裏返せば、妊娠糖尿病は非常に注目されており、母児にとってとても重要な疾患であると考えられているということです。
当センターは、糖尿病内科と共同で、糖尿病センターの部門として機能しています。妊娠糖尿病や糖尿病合併妊娠の患者様の管理、治療はもちろんのこと、より有効な予防法や治療法を研究開発することも使命として活動しています。
施設紹介
産科部門
岡山大学病院産科では、ハイリスク妊娠・分娩に対応可能な最新の医療機器を設置しており、安心して分娩に望むことができます。分娩に際しましては、LDRを準備しており、アメニティーにも配慮しています。大部屋は収納家具で仕切られ、個室風になっており、ゆっくりとお過ごしいただけます。

- スタッフステーション
- 入院中の対応、病室案内などを行っております。ナースコールはすべてスタッフステーションに転送され、スタッフ不在時はPHSに転送されます。また、セントラルモニタリングシステムにより、胎児心拍数をはじめ、心電図、血圧などの情報もスタッフステーションに転送されます。これらの情報は、専門医、助産師、看護師により常に監視されており、急変時でも適切な対応ができます。
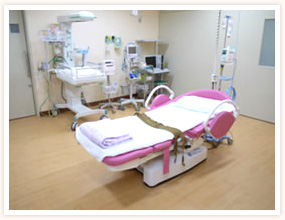
- LDR
- 「LABOR=陣痛」「DELIVERY=分娩」「RECOVERY=回復」の頭文字から来ているLDRは、言葉の通り陣痛・分娩・回復をひとつのベッドの上で過ごす事ができるシステムです。 岡山大学病院では、陣痛・分娩・回復を同じベッドの上で過ごしていただけるLDRシステムを取り入れています。このLDRルームは快適性だけではなく、分娩監視装置や超音波診断装置を始めとした最新の医療機器を備えております。
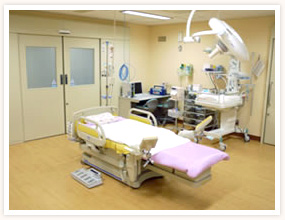
- ケアルーム
- おもに入院中の患者様の外診や超音波検査に使われています。超音波診断にはリアルタイム4D超音波診断装置の最上位機種であるVOLUSON E10を使用しています。VOLUSON E10は最上級の基本画像と3D/4D性能のさらなる向上などの最先端技術の応用によってWomen’s Healthcare向け超音波診断装置として、世界中から高い評価を得ています。
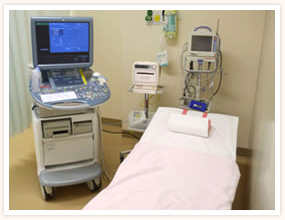
- 診察室
- いわゆる内診室ですが、壁によってしきられており、プライバシーが守られております。超音波検査にはキャノンメディカルシステムズ社のAplio i800を使用しています。

- 陣痛室
- 陣痛が本格的に発来していない方や前期破水などで陣痛を待機している方にご利用いただいております。
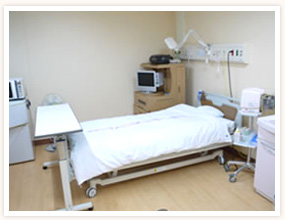
- 個 室
- 冷蔵庫、電話、洗面台、ユニットシャワー・トイレを完備されています。

- 大部屋(4人部屋)
- 収納家具によってしきられており、より個室に近いかたちで入院生活をおくることができます。各部屋にトイレ、洗面台が設置されています。

- 食堂・談話室
- 広いスペースを利用して面会の方とも気兼ねなく談話することが可能です。 また、入院の患者様同士のコミュニュケーションの場としても利用されているようです。
NICU部門
全国でも有名なNICUを有する病院でNICUのトレーニングを受けた医師が診療しており、現在は産婦人科医3名、小児科医2名の計5名で交代勤務しています。NICUを産婦人科と小児科の両科で運営しているため、胎児から新生児まで一貫した医療を受けられるのが特徴です。
看護ユニットは産科部門とNICU部門共通であるため、出産をお世話した助産師、看護師が引き続きNICUでの児のケア、母の乳房ケアなどにあたります。妊娠中に親しくなった看護スタッフがNICUにいることで家族の方たちもスムーズにNICUの環境に慣れていらっしゃるように感じます。小さく生まれた赤ちゃんを対象に定期的にNICU同窓会を開き、交流を深めています。
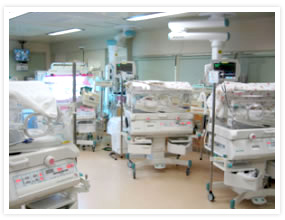
NICU6床、新生児病床12床の入院ベッドがあり、全国でも有名なNICUを有する病院でNICUのトレーニングを受けた医師が診療しております。胎児から新生児まで一貫した医療を受けられるのが特徴です。
看護ユニットは産科部門とNICU部門が担当し、児のケア、母の乳房ケアなどにあたります。家族の方たちにスムーズにNICUの環境に慣れていただきたいと思っています。小さく生まれた赤ちゃんを対象に定期的にNICU同窓会を開き、交流を深めています。